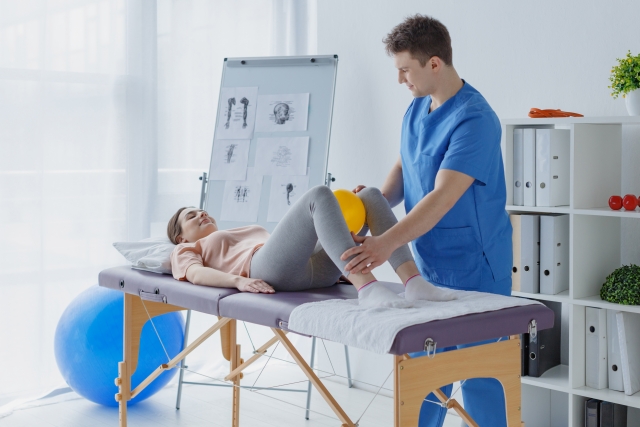
この投稿は、『〜脳卒中・脊髄損傷特化型自費リハビリ施設〜脳と脊髄リハビリ研究センター福岡』が、現在様々な神経疾患(脳梗塞・脳出血・脊髄損傷など)により麻痺を患い、本気で改善したいと思っている皆様へ今後のリハビリのヒントとなる情報をお伝えします。
今回は、当センターで実際に行っているリハビリの一部をご紹介していきたいと思います。
病態解釈から方法論の意思決定に至るまでの思考プロセス(臨床推論)も開示して参りますので、ご覧になって頂いている療法士の皆さんにとって、臨床のヒントに繋がれば幸いです。
今回ご紹介させて頂くのは、「脊髄損傷後に四肢麻痺を患ったお客様」です。
【臨床解説】脊髄損傷により生じた“痙縮”に対するリハビリテーション
外から見た現象だけを評価しない
今回のお客様は、脊髄損傷により両側に下肢麻痺を呈しており特に右腓腹筋の痙縮が顕著な状態で、それによって内反尖足が強く生じていました。
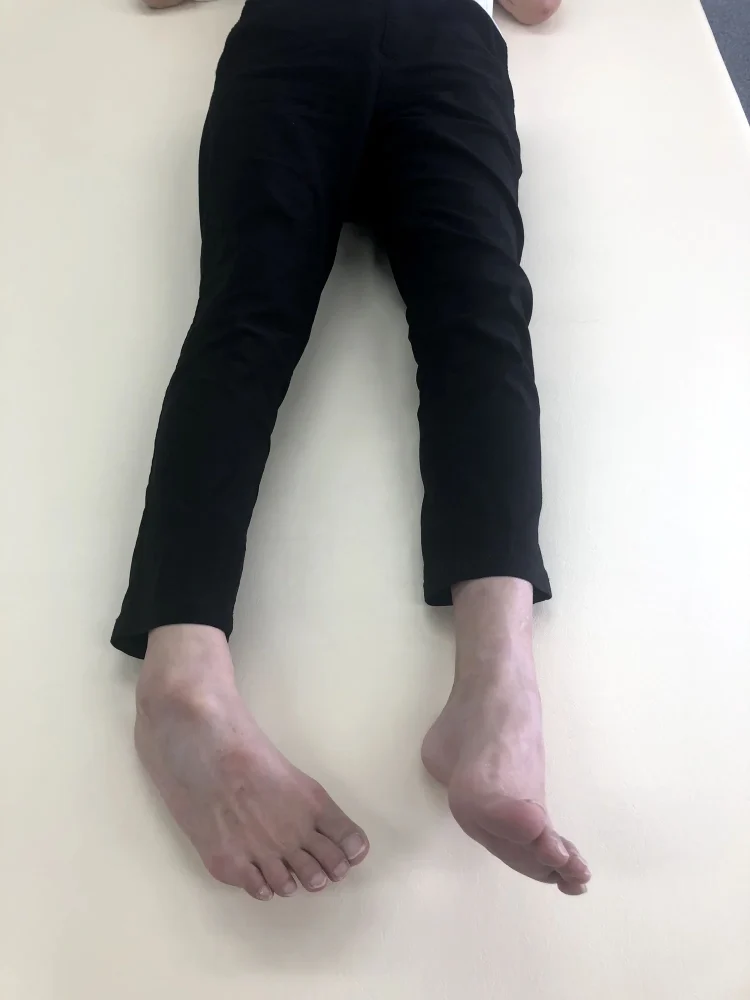
評価においても、アキレス腱反射が亢進していたことと同時にクローヌスも強く出現しているという状態でした。
外部(療法士目線)から見える現象は以上となるのですが、当センターの療法士は臨床において必ず本人の主観を聴取し、それと身体との乖離や整合性を評価するので、以降は本人が“感じている”世界のファクト情報をお伝えします。
Th:(背臥位の状態で)「足首がどのように動いているか、どのような位置にあるかは見なくてもわかりますか?」
Pa:「目で見ないと足がどうなっているか分からないです。」
Th:「足首を上に挙げる(背屈)動かし方はイメージできますか?」
Pa:「いや…どこに力を入れたらいいか分からない…お尻…ですか?やろうとするとお尻に力が入る感じがします」
Th:担当療法士
Pa:お客様
これは会話の一部ですが、このように当センターでは臨床の中で必ずこうしたやりとりを行っています。
なぜお客様ご本人にこのような質問を行うかというと、 痙縮を患っているのは療法士ではなく患者様本人であり、ご本人の感じている世界は外部から見た情報(現象)だけを拾っても病態が掴めないからです。
そのため、ご本人が自分の足をどのように感じているか、どのような力の入れ方をしているか、といったことを必ず聞いていきます。
病態解釈
今回の目標としては、「少しでも足関節周囲の痙縮が緩和し、そしてその結果歩行時につま先が引っかかる。」という困りごとを解決することです。
よって、今回設定したテーマは 「痙縮が亢進している要因は何か?」としました。
ここで、「痙縮を緩和させるための方法論は何か?」というのをテーマに置いても良いのですが、痙縮を緩和させるためのオプションというのは何通りもあって、その中でどれをチョイスするかというのは痙縮の病態に最も整合性が取れるものを選ぶ必要があるので、まずは最初に「原因(Why)」を先に叩くことにしました。(毎回そうですが)
病態を紐解いていくにあたって確実に抑えておかなくちゃいけないこと。
それは、「痙縮ってそもそもなぜ起こるのか」という基本的な生理学や神経科学を理解しておくことなのですが、この点に関しては一旦ここでは割愛します。
一般的に言われている仮説は「上位運動ニューロンの脱抑制」、「網様体脊髄路の過活動」といったものが多いです。
ただし、今回私たちがポイントであると考えた点は、ご本人が「目で足を見てないとどんな状態になっているか分からない」、「イメージできない」という経験をされていたことです。
神経学的な解釈を加えると、この状態というのがまさに上位運動ニューロンの脱抑制的なものではないかと考えています。
本来であれば、まず「自分の足がどうなっているか」というのは後頭頂葉で行われる『感覚情報の統合』、そして運動をイメージする能力はそれら感覚情報を統合した結果、前頭葉(補足運動野など)で行われます。
そして、ここまできてようやく一次運動野から運動指令(+遠心性コピー)が下降してくので、今回のケースのように「自分の足がどうなっているか分からない、動かすイメージが湧かない。」というのは、上位運動ニューロンである皮質脊髄路が下降するための準備すらできていない状態ではないか?と解釈しました。
方法論の意思決定
痙縮を抑制するための方法論は挙げればいくつか出てきます。
・ボトックス(腓腹筋に対する強制的な筋弛緩)
・経皮的電気刺激:TENS(前脛骨筋の賦活)
・ストレッチ(腓腹筋に対する1b抑制)
・振動刺激療法
ただ、これらの方法はどれも末梢(下位運動ニューロン+筋肉)に対する打ち手であり、『見ないと分からない、イメージできない』という状態であれば即時的に改善しそうだが、果たして長続きするか?という疑問が残りました。
私たちの仮説としては 「足元を目で見なくてもどうなっているかが分かり、動かし方をイメージできるようになれば痙縮の抑制が図れるのではないか?」 だったので、これを検証できる方法論として今回は『感覚の統合訓練』と『運動イメージの訓練』を採用しました。
その結果、以下の添付写真がリハビリ介入後なのですが、だいぶ足関節の背屈ができるようになってきました。
これまで痙縮によって足関節が勝手に内反方向に引っ張られていたことを考えると、大きな一歩ではないかといえ、一番大事な本人の体験としても「今までにない足の使い方ができてる」とのことでした。
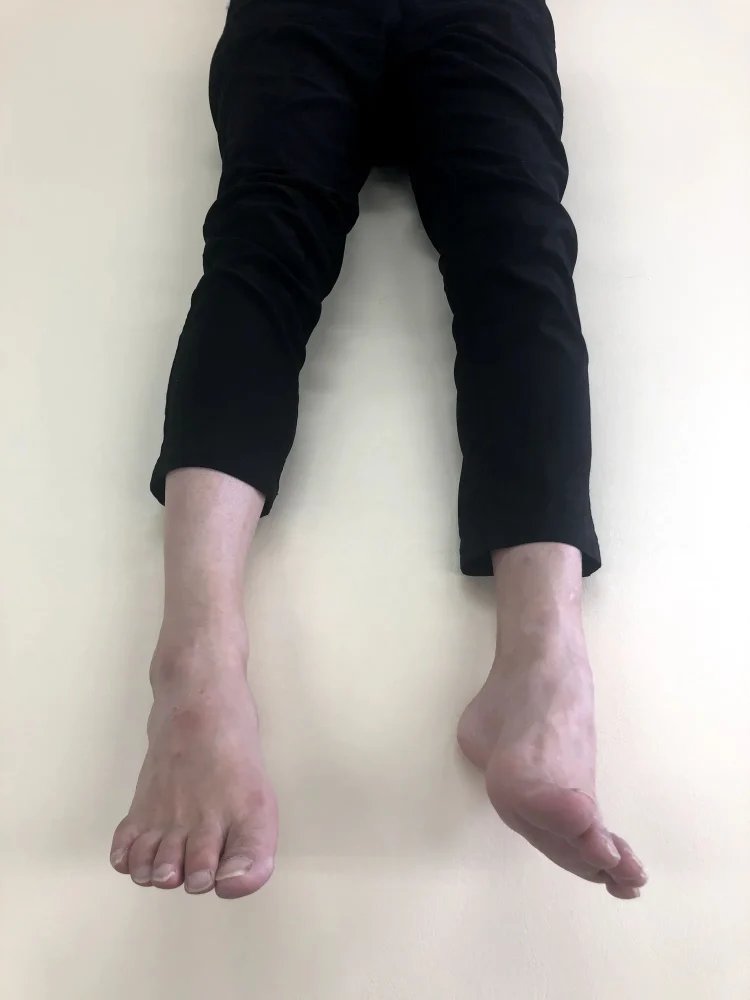
よって、今回の仮説は概ね間違っていないのかもしれないということが分かったので、今後もこの方向で進めていこうと思っています。
ただし問題点として残っているのは この状態が維持できるのは『臥位』の時のみということです。
立位になると、まだまだ痙縮が顕著になってくるため次はこの壁を越えないといけません。
現時点で、「なぜこうなるのか?」という仮説として、一つは『立位になると姿勢制御に多大な注意を払わないといけなくなるから』というのがあるのではないかと考えています。
要するに、臥位よりも立位の方が当然不安定になるので、その分姿勢制御を行わなければならなくなります。
姿勢制御は主に網様体脊髄路が賦活することで行われますが、この網様体脊髄路自体が痙縮そのものを強くする正体の一つだったりするので、ここが大きいのかなと考えています。
よって、今後は立位になった時におけるご本人の不安定さを徐々に改善していくことが重要だと思うので、そこに向けてリハビリを展開しようと考えています。
以上が、脊髄損傷後における痙縮に対するリハビリテーションの一コマでした。
この報告が、少しでも皆様の臨床のヒントになれば幸いです。
脳と脊髄リハビリ研究センター福岡によるセミナーのご案内
※理学療法士&作業療法士さん向けの発信です
脳と脊髄リハビリ研究センター福岡では、当施設を利用して毎月セミナーを開催しております。
一回のセミナーの参加人数が8名限定と少数で開催しているため質疑応答等も行いやすく、終了後モヤモヤが残ったままにならないように徹底したディスカッションを中心に行っております。
セミナーのテーマは3つに絞っております。
①『脳卒中リハビリテーション』
②『ペインリハビリテーション』
③『クリニカルリーズニング』
この3本を月毎に開催しております。
詳しい内容や日時については、こちらのページをご覧ください。
当センターでは、療法士の皆様向けに2つのカテゴリーにわけて育成型のセミナーを実施しております。Pain rehabilitation近年、脳-神経系の関与や情動・心理といった部分に対する介入の必要性が問[…]
皆様の明日の臨床を確実に変えられるような、そんなセミナーとなっております。
ぜひ、ご参加お待ちしております!